Упрощенная HTML-версия
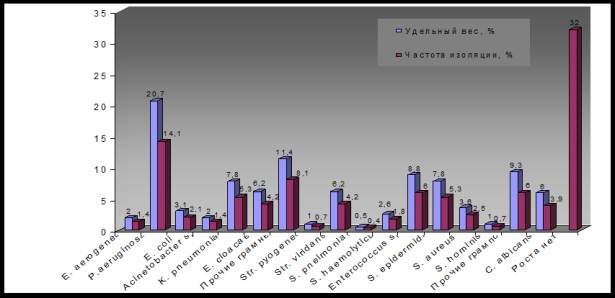
Рис. 1. Видовая структура микрофлоры и частота выделения микроорганизмов из НДП
детей ОРИТ ОДКБ за 2005 год (суммарно по первичным и повторным исследованиям, в %)
Таблица 1
Уровень резистентности (%) к антибиотикам некоторых патогенных
микроорганизмов, изолированных из НДП
в ОРИТ ОДКБ г. Омска в 2004–2005 гг.
Антибактериальный
препарат
Ps.aeruginosa Kl.pneumoniae
E.coli
S.aureus Str.viridans
Ампициллин
90,9
94,1
100,0
92,3
90,9
Карбенициллин
50,0
88,2
80,0
76,9
81,8
Гентамицин
40,9
82,4
60,0
84,6
72,7
Амикацин
31,8
76,5
53,3
84,6
81,8
Цефазолин
95,5
88,2
86,7
92,3
90,9
Цефомандол
81,8
76,5
80,0
92,3
81,8
Цефуроксим
86,4
70,6
73,3
84,6
72,7
Цефотаксим
54,6
76,5
60,0
46,2
54,5
Цефтазидим
18,8
70,6
53,3
76,9
81,8
Цефоперазон
31,8
64,7
26,7
61,5
72,7
Цефепим
22,7
76,5
66,7
46,2
54,5
Офлоксацин
18,2
52,9
33,3
38,5
45,5
Ципрофлоксацин
13,6
64,7
26,7
30,8
38,9
Тиенам
4,5
0,0
6,7
7,7
9,1
Меронем
9,1
5,8
13,3
15,4
27,3
проведение не менее 2-х последовательных курсов антибактериальной терапии,
элиминации патогенов не произошло в 13,7% случаев. Наиболее длительной персистенцией
отличались P.aeruginosa (20,7%), E.coli (13,8%), Kl.pneumoniae (17,2%), Candida albicans
(13,8%), Acinetobacter spp. (6,9%), что свидетельствовало о низкой эффективности в
отношении указанных возбудителей используемых в отделении антибактериальных
препаратов.
Использование традиционных профилактических мероприятий (одноразовые
бактериальные фильтры и катетеры для санации НДП, соблюдение правил асептики при
санации, кондиционирование газовой смеси в аппаратах ИВЛ) не привело к значительному
изменению частоты развития постинтубационных ларингитов: 19,4% в 2004 году и 21,3% в
2005 году (р>0,05).
Выводы:
1. Изолируемая из нижних дыхательных путей патогенная микрофлора, в т.ч.
Ps.auruginosa, E. coli, Kl.pneumoniae, S.aureus, играет ведущую роль в этиологии не только

