Упрощенная HTML-версия
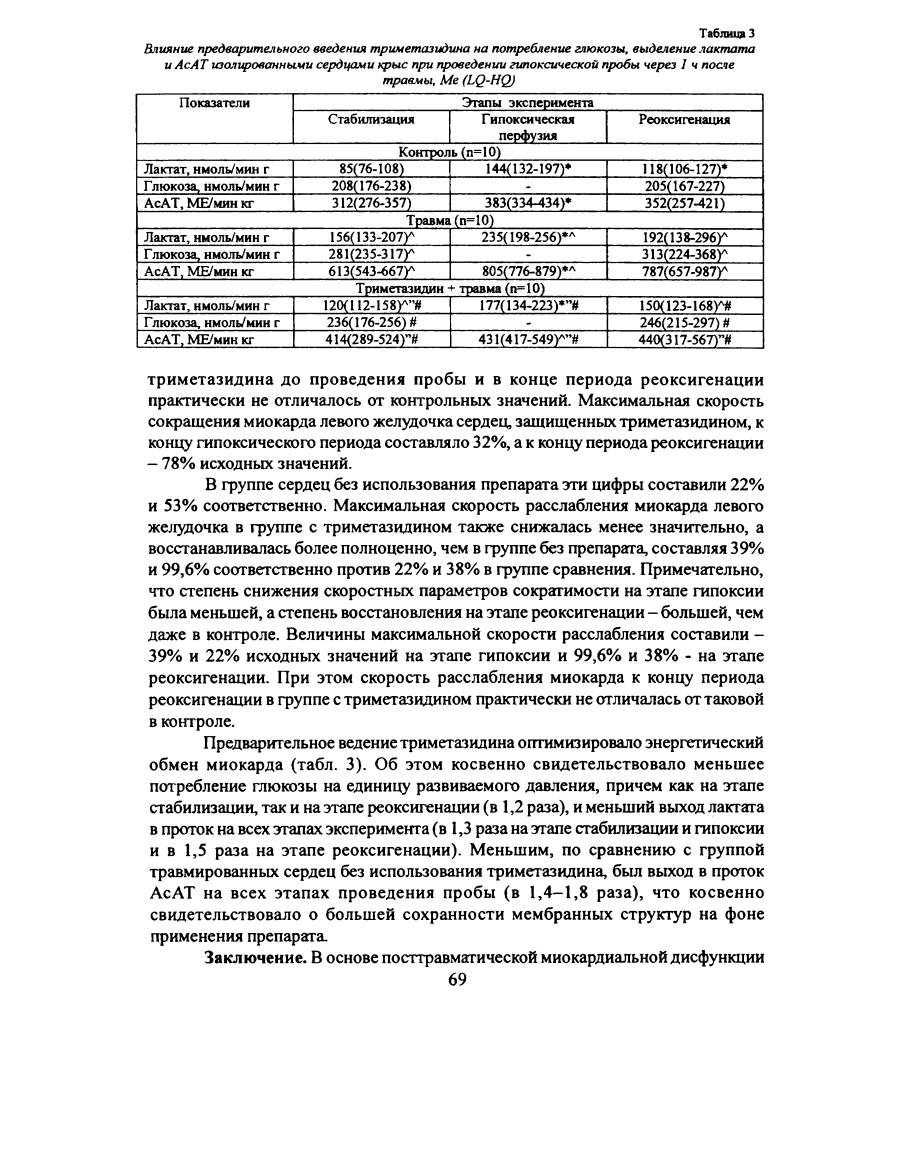
Влияние предварительного введения триметазидина на потребление глюкозы, выделение лактата
и АсАТ изолированными сердцами крыс при проведении гипоксической пробы через 1 ч посче
травмы. Me (LQ-HQ)
Таблица 3
Показатели
Этапы эксперимента
Стабилизация
Гипоксическая
перфузия
Реоксигенация
Контроль (п=10)
Лактат, нмоль/мин г
85(76-108)
144(132-197)*
118(106-127)*
Глюкоза, нмоль/мин г
208(176-238)
-
205(167-227)
АсАТ, МЕ/мин кг
312(276-357)
1
383(334-434)*
352(257-421)
Травма (п=10)
Лактат, нмоль/мин г
156( 133-207У4
235(198-256)*л
192(138-296)*
Глюкоза, нмоль/мин г
281(235-317Г
-
313(224-368Г
АсАТ, МЕ/мин кг
613(543-667)л
805(776-879)*л
787(657-987Г
Триметазидин - травма (п=10)
Лактат, нмоль/мин г
120(112-158У4”#
177(134-223)*”#
150(123-168)л#
Глюкоза, нмоль/мин г
236(176-256)#
-
246(215-297)#
АсАТ, МЕ/мин кг
414(289-524)”#
431(417-549Г”#
440(317-567)”#
триметазидина до проведения пробы и в конце периода реоксигенации
практически не отличалось от контрольных значений. Максимальная скорость
сокращения миокарда левого желудочка сердец, защищенных триметазидином, к
концу гипоксического периода составляло 32%, а к концу периода реоксигенации
- 78% исходных значений.
В группе сердец без использования препарата эти цифры составили 22%
и 53% соответственно. Максимальная скорость расслабления миокарда левого
желудочка в группе с триметазидином также снижалась менее значительно, а
восстанавливалась более полноценно, чем в группе без препарата, составляя 39%
и 99,6% соответственно против 22% и 38% в группе сравнения. Примечательно,
что степень снижения скоростных параметров сократимости на этапе гипоксии
была меньшей, а степень восстановления на этапе реоксигенации - большей, чем
даже в контроле. Величины максимальной скорости расслабления составили -
39% и 22% исходных значений на этапе гипоксии и 99,6% и 38% - на этапе
реоксигенации. При этом скорость расслабления миокарда к концу периода
реоксигенации в группе с триметазидином практически не отличалась от таковой
в контроле.
Предварительное ведение триметазидина оптимизировало энергетический
обмен миокарда (табл. 3). Об этом косвенно свидетельствовало меньшее
потребление глюкозы на единицу развиваемого давления, причем как на этапе
стабилизации, так и на этапе реоксигенации (в 1,2 раза), и меньший выход лактата
в проток на всех этапах эксперимента (в 1,3 раза на этапе стабилизации и гипоксии
и в 1,5 раза на этапе реоксигенации). Меньшим, по сравнению с группой
травмированных сердец без использования триметазидина, был выход в проток
АсАТ на всех этапах проведения пробы (в 1,4-1,8 раза), что косвенно
свидетельствовало о большей сохранности мембранных структур на фоне
применения препарата.
Заключение. В основе посттравматической миокардиальной дисфункции
69

